Hemorragia digestiva alta
Hemorragia digestiva alta (HDA) ou Sangramento gastrointestinal superior é um sintoma de hemorragia no trato gastrointestinal superior, ou seja, faringe, esôfago, estômago ou duodeno. O limite anatômico para o sangramento gastrointestinal superior é o ângulo de Treitz, onde o final do duodeno passa pelo diafragma.[1]
| Hemorragia digestiva alta | |
|---|---|
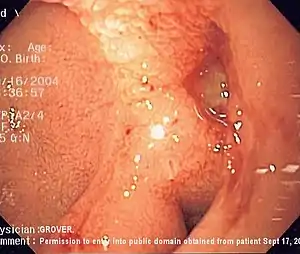 Hemorragia digestiva alta | |
| Especialidade | gastrenterologia |
| Classificação e recursos externos | |
| CID-10 | K92.2 |
| CID-9 | 578.9 |
| DiseasesDB | 19317 |
| MedlinePlus | 003133 |
| eMedicine | med/3565 |
| MeSH | D006471 |
Causas
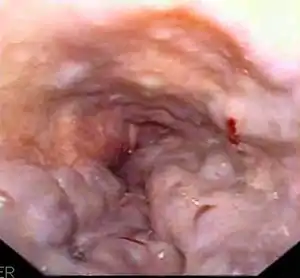
- Esôfago
- Varizes esofágicas: Frequentemente associadas a cirrose hepática;
- Úlceras esofágicas: Geralmente por refluxo gastroesofágico;
- Síndrome de Mallory-Weiss: Feridas do esôfago por vômitos frequentes, associadas ao alcoolismo, a bulimia e intoxicação alimentar;
- Adenocarcinoma de esôfago: O câncer mais comum do esôfago.
- Estômago
- Úlcera gástrica: A causa mais frequente de hemorragia digestiva, pode ser causada por infecção por H. pylori;
- Gastrite: Inflamação por infecção, drogas (AINES, álcool, tabaco, cocaína...) ou secundária a outra doença;
- Varizes gástricas: Frequentemente associada a hipertensão portal;
- Câncer de estômago: Em 90% são adenocarcinoma gastrointestinal e só causam sangramento nos estágios avançados;
- Ectasia vascular gástrica: Dilatação e enfraquecimento dos vasos sanguíneos do estômago.
- Duodeno
- Úlcera duodenal: Também é uma causa frequente, associada a infecção por H. pylori;
- Malformação vascular: Pode ser congênita ou degenerativa;
- Hemorragia da via biliar ou pancreática: Pode ser por câncer, por fístula, ruptura de aneurisma...
- Síndrome da artéria mesentérica superior: Rara compressão do duodeno entre a aorta abdominal e a artéria mesentérica superior.
As causas mais frequentes são as úlceras gastroduodenais e as varizes gastroesofágicas. O uso de álcool e tabaco são importantes fatores de risco. Diversos medicamentos aumentam o risco de úlceras gastroduodenais, dos quais se destacam os analgésicos mais usados (Anti-inflamatórios não esteroides como a aspirina, o ibuprofeno e a buspirona) e os antidepressivos mais usados (Inibidores selectivos da recaptação da serotonina como a fluoxetina).[2]
Sinais e sintomas
Os possíveis sinais e sintomas incluem[3]:
- Vômito com sangue (Hematêmese)
- Fezes negras e fedidas (Melena)
- Dificuldade para engolir (Disfagia)
- Acidez/queimação (Dispepsia)
- Dor epigástrica (parte superior do abdômen) ou dores abdominais difusas
- Tontura e desmaio (Síncope)
- Perda de peso
- Fraqueza, cansaço, palidez e falta de ar (quando gera anemia ferropriva)
Diagnóstico
O diagnóstico geralmente começa com relato de sangue no vômito ou nas fezes. Pele e mucosas secas indicam desidratação. Um hemograma verifica sinais de anemia (baixa quantidade de glóbulos vermelhos saudáveis) e de infecção (elevado número de leucócitos). O exame de sangue oculta em fezes pode ser o primeiro sinal de hemorragia em pacientes que não relatam o problema. A causa deve ser investigada com uma endoscopia, que também pode ser útil no tratamento.[4] Se não der resultados ou não puder ser realizada tem como alternativa a angiografia e o lavado gástrico.
Tratamento
Varia muito com a causa. Depois de uma hemorragia importante o foco inicial está na reposição de líquidos com fluidos intravenosos e no manejo das vias aéreas para garantir uma oxigenação adequada. Transfusão de sangue só é recomendada se o paciente está hemodinamicamente instável. [5]Somatostatina e octreotida são úteis para reduzir o sangramento de varizes, mas não em outras causas.[6]
Em caso de úlceras e varizes gastroesofágicas o tratamento de escolha é através de endoscopia com injeção de substâncias esclerosantes no vaso sangrante. Inibidores da bomba de prótons podem ser usados para evitar novas úlceras gastroduodenais. Antibióticos podem ser necessários para erradicar o H. Pylori.[7]
Referências
- «Hemorragias Digestivas» (PDF). projetodiretrizes.org. Arquivado do original (PDF) em 22 de dezembro de 2010
- Global Family Doctor. Are SSRIs associated with upper gastrointestinal bleeding in adults? Arquivado em 11 de julho de 2011, no Wayback Machine.
- Maurice A Cerulli, MD. Upper Gastrointestinal Bleeding. http://emedicine.medscape.com/article/187857-overview
- Healthline How Do Doctors Determine the Cause of Bleeding?
- Villanueva, Càndid; Colomo, Alan; Bosch, Alba; Concepción, Mar; Hernandez-Gea, Virginia; Aracil, Carles; Graupera, Isabel; Poca, María; et al. (2013). "Transfusion Strategies for Acute Upper Gastrointestinal Bleeding". New England Journal of Medicine. 368 (1): 11–21. doi:10.1056/NEJMoa1211801
- Jairath, V; Barkun, AN (October 2011). "The overall approach to the management of upper gastrointestinal bleeding.". Gastrointestinal endoscopy clinics of North America. 21 (4): 657–70. doi:10.1016/j.giec.2011.07.001
- Haro CP, ; Fey A. ; Análise do perfil epidemiológico, tratamento e evolução dos pacientes com hemorragia digestiva alta atendidos no pronto socorro do Hospital Regional Alto Vale. Revista On-line da Associação Catarinense de Medicina. 2010; V39 N3: 51-56.